Pflegemanagement
Krankenhauspflegeentlastungsgesetz setzt auf Konzept in Anlehnung an PPR 2.0
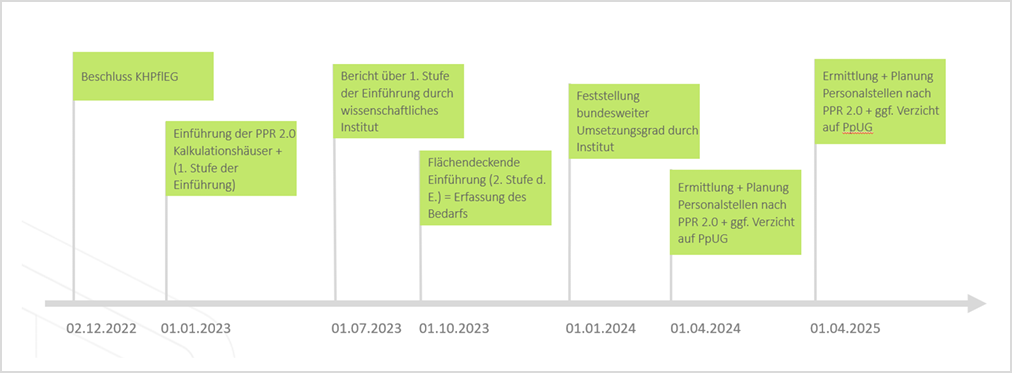
Pflegekräfte sollen mehr Zeit für Patientinnen und Patienten bekommen, dies ist ein wesentlicher Inhalt des „Gesetzes zur Pflegepersonalbemessung im Krankenhaus sowie zur Anpassung weiterer Regelungen im Krankenhauswesen und in der Digitalisierung“ (Krankenhauspflegeentlastungsgesetz, KHPflEG). Beschlossen wurde das KHPflEG am 02.12.2022 mit der Stimmenmehrheit der drei Koalitionsparteien und trat zum 01.01.2023 in Kraft. Heiko Boknecht, Produktmanager bei Dedalus HealthCare, beschreibt in diesem Artikel die Möglichkeiten, mit der knappen Ressource Pflegekraft und den offenen Fragen bei der Einführung von PPR 2.0 umzugehen.
Wie wichtig die „Ressource Pflegekraft“ ist, konnte man durch diverse Entwicklungen in den zurückliegenden Jahren erkennen und damit verbunden den politischen Willen, die bestehende Situation zu verbessern. Zu nennen sind hier die Einführung der Personaluntergrenzen sowie die Ausgliederung des Pflegebudgets aus den DRG. Auch die aktuelle Regierung hat diese Signifikanz erkannt und im Koalitionsvertrag 2021 bis 2025 von SPD, BÜNDNIS 90/DIE GRÜNEN und FDP vereinbart, zur verbindlichen Personalbemessung im Krankenhaus die PPR 2.0 als Übergangsinstrument kurzfristig einzuführen. Um diesem Auftrag der Etablierung eines vorübergehenden Instrumentes zu Personalbemessung nachzukommen, ist in § 137l zunächst die Erprobung der PPR 2.0 und der Kinder-PPR 2.0 in einem mindestens dreimonatigen Pilotverfahren unter verpflichtender Beteiligung einer repräsentativen Auswahl von Krankenhäusern vorgesehen. Dadurch sollen die Konzepte einem Praxistest unterzogen werden. Unter Berücksichtigung der Ergebnisse des Pilotverfahrens erlässt das Bundesministerium für Gesundheit anschließend durch Rechtsverordnung ohne Zustimmung des Bundesrates bis zum 30. November 2023 Vorgaben zur Ermittlung des Pflegepersonalbedarfes in Anlehnung an die Konzepte der PPR 2.0 und der Kinder-PPR 2.0. Darin ist vorgesehen, dass die Krankenhäuser ab dem 1. Januar 2024 den Pflegepersonalbedarf nach den Vorgaben der Rechtsverordnung für alle bettenführenden Stationen der Somatik zu ermitteln haben.
Eine gewisse Unsicherheit bleibt jedoch, da die Einführung des Systems per Rechtsverordnung erfolgen kann, jedoch nicht muss. Dies zudem im Einvernehmen mit dem Bundesfinanzministerium – um nur das Wesentliche zu nennen. Aus politischen Gründen ist aber wohl nicht davon auszugehen, dass das System der Personalbemessung auf der Basis von PPR 2.0 nicht umgesetzt wird.
Ziel des neuen Personalbemessungsinstrumentes ist die Entlastung des Pflegepersonals. Um dies zu gewährleisten, wurde eine Unterscheidung nach Tag- und Nachschicht sowie eine zusätzliche Pflegeaufwand- (A4) bzw. Leistungsstufe (S4) für hochaufwendige Leistungen eingeführt. Die Minutenwerte insgesamt wurden überarbeitet und neue Grundwerte definiert. Am Prinzip der Personalbemessung ändert sich nichts, die Summe der Minutenwerte des Pflegepersonalbedarfs wird in Personalstellen umgerechnet.
Auf den ersten Blick scheint es für den außenstehenden Betrachter so auszusehen, als würde der Entwicklung eines Systems zur Ermittlung der Pflegepersonalbedarfs in Minuten im bestehenden Krankenhausinformationssystem (KIS) nichts im Wege stehen. Trotz des Außerkraftsetzens der PPR (1.0) noch in den 90er-Jahren nutzen viele Einrichtungen dieses System weiter. Das Ergänzen der Stufen sowie das Anpassen bzw. Ergänzen der Minutenwerte ließe sich doch zügig umsetzen. Bei näherer Betrachtung fallen allerdings u.a. folgende Fragen auf, die vor einer Freigabe zu klären sind:
- PPR 2.0 für Kinder: Welche Minutenwerte gelten?
- Umgang mit Verlegungen innerhalb eines Aufenthaltes von Station zu Station?
- Umgang mit Verlegungen innerhalb eines Aufenthaltes von Station zu Intensivstation?
- Aufnahmen und Entlassungen in der Nacht (Anrechnung am Folgetag, gar nicht?)?
- Umgang mit teilstationären Fällen?
- Export der Daten wie und an wen?
- INPULS für Intensiv ja oder nein?
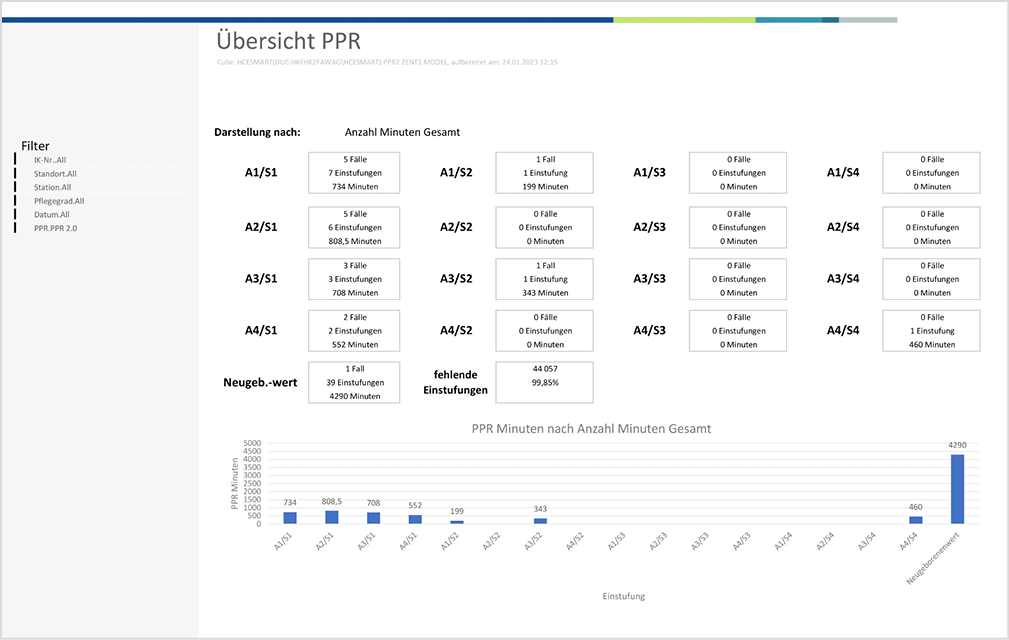
Lässt man diese Definitionen außer Acht, könnte dem Anwender über eine Erfassungsmaske die Eingabe der patientenbezogenen Minutenwerte zur Verfügung gestellt werden und der o.g. Gesamtpflegeaufwand stünde zur Verfügung. In diesem Fall ist der Erfasser der PPR-Leistung für die definitionsgerechte Dokumentation verantwortlich. Für das KIS ORBIS ist eine entsprechende Erfassungsmaske vorbereitet. Ebenfalls konzipiert und entwickelt ist eine HCe Smart-Lösung, die die so erfassten PPR-Leistungen auswertbar und analysierbar macht und dementsprechend auch eine Grundlage für die erforderliche Personalbemessung ist.
Die Umsetzung der PPR 2.0 soll schrittweise erfolgen. Aus verschiedenen Probeläufen des Systems ergab sich ein zusätzlicher Personalbedarf von mindestens 30 Prozent. Es wird also zu einem deutlichen Pflegepersonalmehrbedarf kommen. Dies kann angesichts des aktuellen Fachkräftemangels so nicht erfolgen. Eine gewisse Verbesserung der Belastungssituationen wurde durch die Einführung der Personaluntergrenzen durchaus erzielt, auch wenn diese Entlastung gefühlt nicht überall wahrgenommen wird. Hier spielt die subjektive Wahrnehmung sicher eine nicht zu unterschätzende Rolle. War die Belastung in den meisten Schichten/Situationen akzeptabel, so bleiben die höheren Belastungen stärker in der Erinnerung.
Die Belastungen sollten daher neben der PPR 2.0, LEP oder klassischen Zahlen aus dem Personalcontrolling wie Fehlzeiten, Überstunden etc. auch für Pflege-Qualitätsindikatoren gemessen und belegt werden. Sie lassen eine transparente, objektivere Sicht zu. Zu nennen sind hier reine Belegungsindikatoren wie Auslastung, geplante Aufnahmen und Entlassungen inkl. Aufnahme- und Entlassmanagement im Kontext mit dem Management der knappen Ressource Bett. Raten von Fällen mit höherem Pflegeaufwand differenziert nach Pflegegrad, BMI, Selbstpflege-Index, Barthel-Index, ISAR-Score, Dekubitus oder Stürzen auf den Normalstationen können helfen, das Ergebnis der Pflege messbar zu machen verbunden mit einer höheren oder niedrigeren Belastung. Denkbar ist auch die Genauigkeit (Qualität) der Medikamentengabe. Auf den Intensivstationen kommt den Bereichen NRS, BPS, der Beatmungsdauer und -art sowie den verschiedenen Zugängen, um nur einige Indikatoren zu nennen, nun ebenfalls eine erhöhte Bedeutung zu. TIP HCe bietet hier mit dem Pflegecockpit ausgereifte Analyse-Lösungen an.
Für belastbare Aussagen zur Ressource Pflegekraft sollten neben den relevanten Kennzahlen, abgeleitet aus dem zukünftigen Personalbemessungs-Instrument in Anlehnung an die PPR 2.0, auch Pflege-Qualitätsindikatoren herangezogen und transparent gemacht werden. Durch dieses Zusammenspiel kann die Arbeit auf den Stationen wertneutral abgebildet werden.
Artikel vom 17. Mai 2023